②癌症死亡率持续下降,总体相对1991年峰值下降了27%,相当于死亡人数减少262万;
③总体来看,种族导致的癌症发病、死亡差距进一步缩小,但社会经济地位差距导致的癌症死亡率差距,在过去的30年里仍旧在持续拉大,尤其体现在那些更容易防治的癌种。
④未来,在与癌症的斗争中,我们需要继续推广目前的现有癌症控制知识,关注弱势群体,加强基础医疗保健服务水平,实行戒烟和健康生活干预,并大力推进癌症筛查项目。
从今年的报告可以看出,癌症筛查和早期诊断对降低死亡率是至关重要的,而且吸烟、过度饮酒、肥胖等可干预的不良生活习惯也是我们在预防癌症发生上应当注意的关键。
和去年数据基本一致,男性新发癌症仍旧由前列腺癌、肺癌和结直肠癌独占前三,总体占据42%,前列腺癌自己独得1/5;女性三大威胁仍为乳腺癌、肺癌和结直肠癌,乳腺癌独占30%。
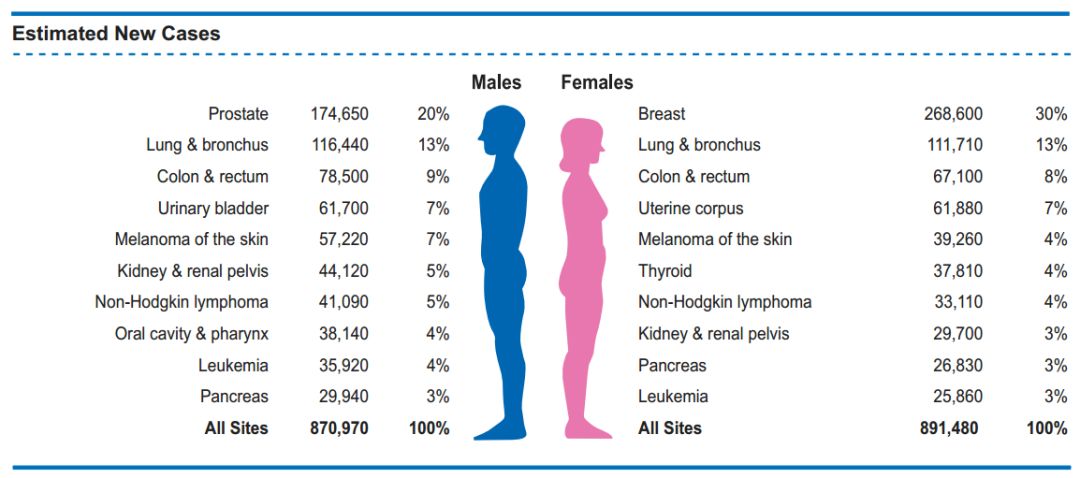
至于死亡人数,模型估算结果为606880例,比去年少两千余例,变化不大。男性因肺癌、前列腺癌和结直肠癌死亡最多,女性则是肺癌、乳腺癌和结直肠癌。要注意的是肺癌死亡病例将占到所有癌症死亡的1/4。
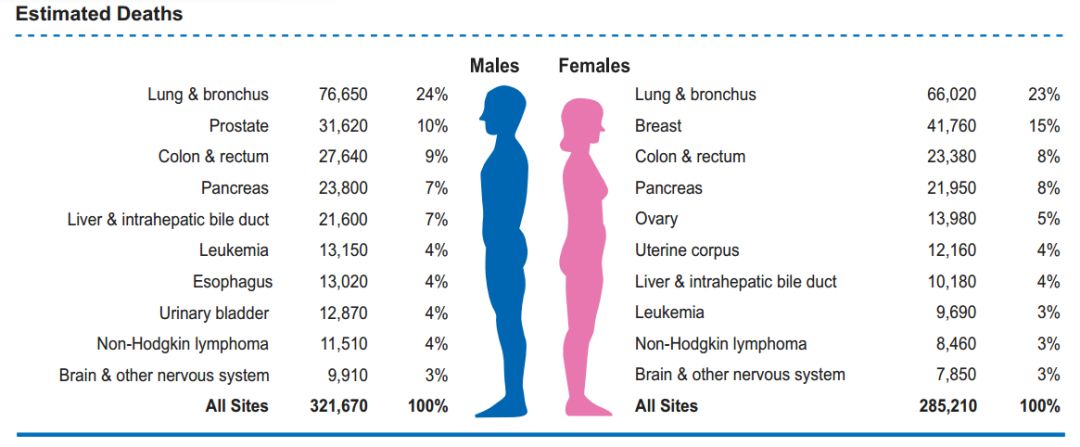
值得关注的是,在最大杀手肺癌这一项上,男性发病率的下降速度是女性的二倍,这可能是男女吸烟/戒烟差异导致的,近年来的一些队列研究也显示,女性的吸烟率正在持续上升[2,3]。根据《新英格兰医学杂志》去年年中的报道,美国中青年女性肺癌发病已反超男性,不过奇怪的是,吸烟并非唯一原因。
结直肠癌方面,虽然男女发病模式差异不大,但是在过去5年中,男性发病率以每年3%的速度下降,女性却好像已经达到了一个暂时的平衡。结直肠癌发病率的下降可以主要归因于结肠镜检查的运用,自2000年到2015年,美国50岁以上成人接受结肠镜的比例从21%升高到了60%[4]。
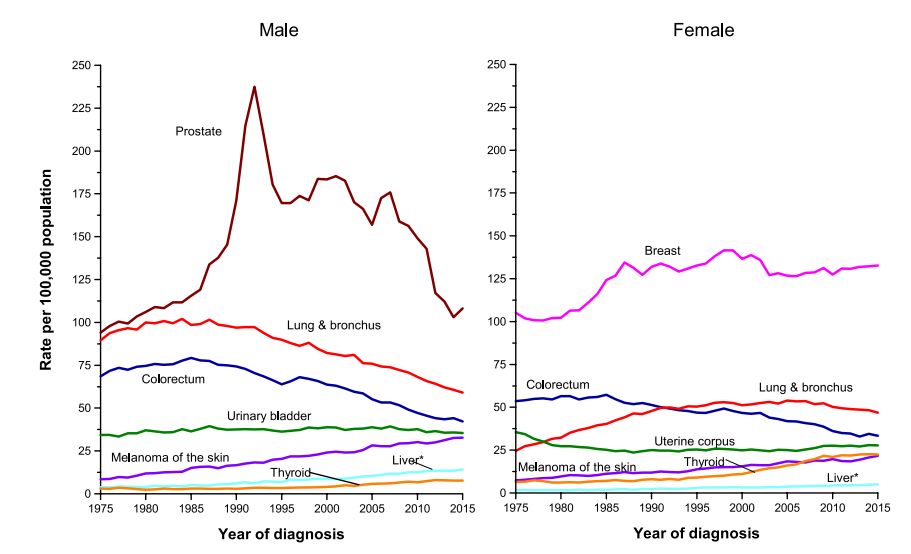
但是实际上,对付肝癌还远没有走到绝路。在美国,71%的肝癌病例被认为是可以预防的,因为肝癌的风险因素主要是肥胖、酗酒、吸烟和乙/丙肝病毒感染,这些都是可以干预的[6]。
美国大约24%肝癌病例由慢性丙肝病毒(HCV)感染引起,而新型抗病毒疗法对丙肝的治愈率能够达到90%以上[7],可以相当程度地避免其他相关肝脏疾病负担。可惜的是,2015年的调查显示,在最受影响的7600多万人群中,只有14%进行过HCV病毒检测[8]。
中国肝癌大国之名主要来源于乙肝和丙肝的高发,这部分内容或许能够给我们一些启示。
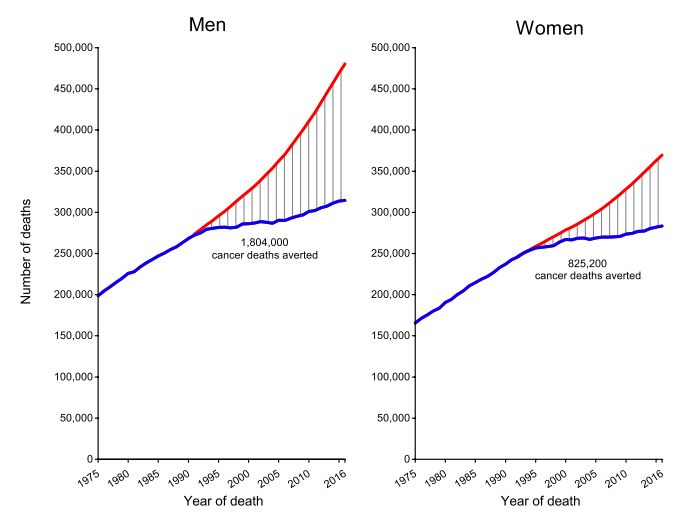
从20世纪70年代中期至今,除了子宫癌之外的所有常见癌症生存率都有所提高,虽然考虑到乳腺癌和前列腺癌等癌症可能是早期诊断技术的进步带来了偏倚,不过在造血和淋巴恶性肿瘤方面,由于靶向治疗的发现和治疗方案的进步,患者生存率已经有了长足的提升。
例如慢性粒细胞白血病(CML)在70年代中期5年生存率仅有22%,2008年提升到69%[9],由于酪氨酸酶抑制剂的投入使用,2014年CML患者的预期寿命已与健康人无异[10]。

但是临床转化仍然是问题。2015年,680万符合条件的美国人中,只有4%曾使用低剂量CT进行肺癌筛查[58]。另一项研究也表明,达到指南推荐筛查标准的人群筛查率远远不足[12]。
笔者认为女性肺癌应当引起更多的重视。2016年,男性肺癌死亡人数比女性高出20%,但是根据估计,如果目前的吸烟情况持续,女性死亡人数将在2045年实现反超[13]。
此外,宫颈癌是20-39岁女性癌症死亡的第二大原因,突出了青少年HPV疫苗接种和遵循指南筛查的必要性。2000年至2010年间,从未接受过宫颈癌筛查的22-30岁女性比例增加了[14];2015年的数据也显示,过去3年间有1400万21-65岁女性没有接受筛查[15]。
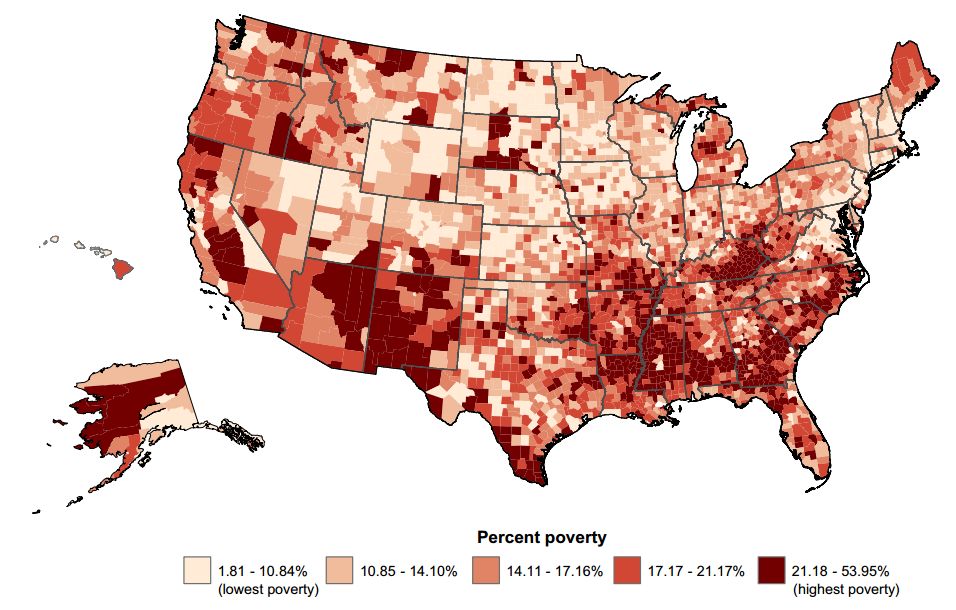
将全美地区贫富差异分为五等,最贫困地区癌症总死亡率要比最富裕地区高出20%,差距最大的是那些较可能预防的癌种。比如,贫困地区女性宫颈癌死亡率是富裕地区的2倍,男性肺癌和肝癌死亡率也高出40%以上。
不得不说,现代社会中,贫穷地区居民更容易受到癌症风险因素的影响,比如贫困地区居民的吸烟和肥胖率是富裕地区的2倍[17],而且贫穷还往往关系着较低的筛查率[18]、更晚的诊断时间[19]、以及更低的医疗质量。
在那些预防或治疗较难的癌症中,贫富差距并不明显。
除此以外,强劲禁烟的功劳已经不用再提,在需要治疗之前先做好干预,无论是肥胖、烟酒还是疫苗、筛查,防患于未然,这才是最终极的目的。
来自:
更多阅读:

